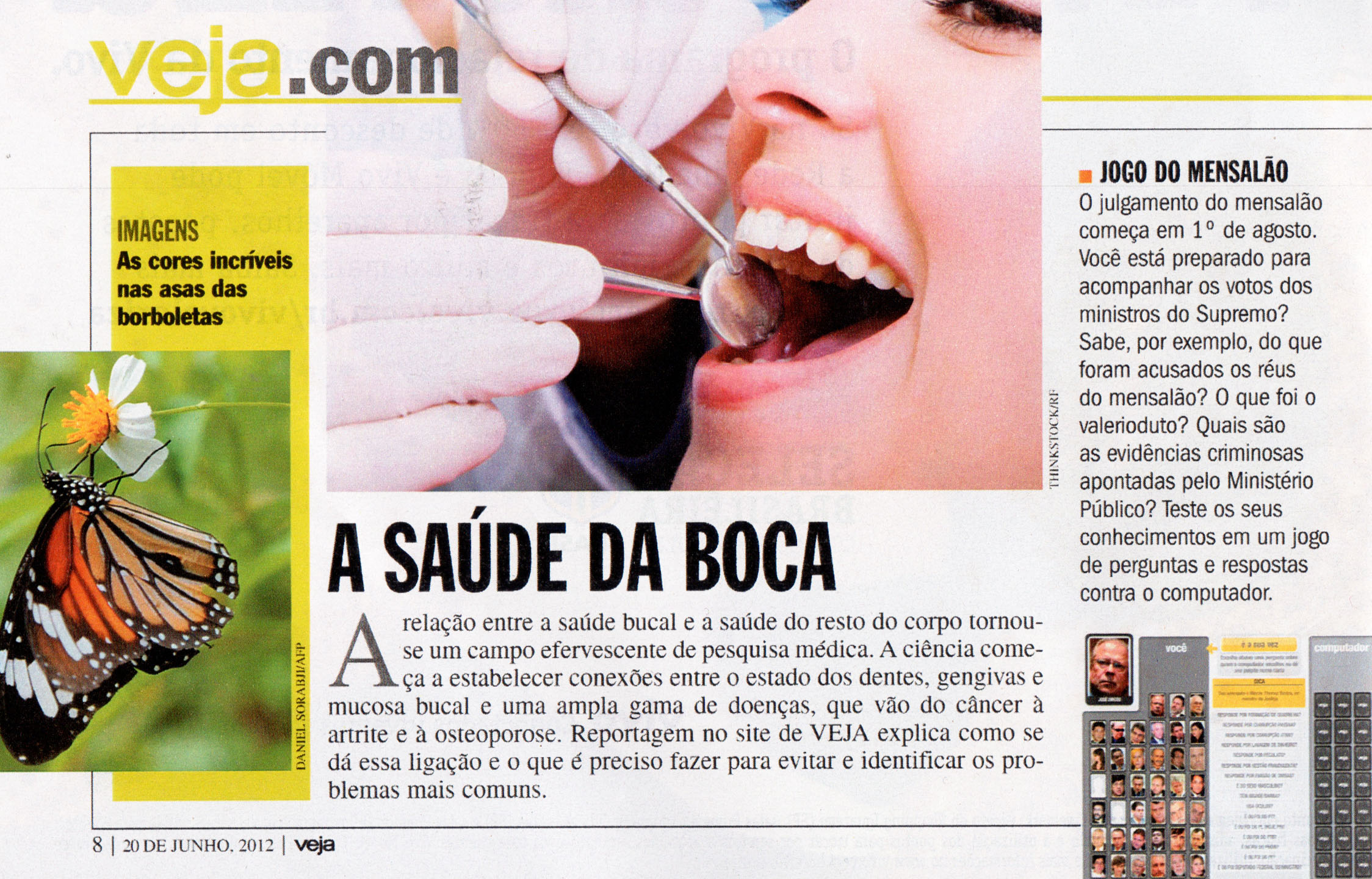
A
boca seca - conhecida, na área da Saúde,
como xerostomia - é causada pela diminuição
na produção de saliva. Acomete,
com intensidade e duração variáveis,
um grande número de pessoas e suas causas
podem variar consideravelmente.
São exemplos de causas:
• A idade avançada (com o passar da idade, as glândulas salivares vão se atrofiando).
• O efeito colateral de certos medicamentos, tais como anti-hipertensivos, antidepressivos, tranqüilizantes, anti-histamínicos e anti-colinérgicos.
• Hábitos e vícios, como o alcoolismo e a ingestão de alimentos ricos em cafeína.
• A Síndrome de Sjõgren, na qual o organismo da própria pessoa reage contra as glândulas salivares.
• A diabete mellitus, na qual a boca seca é um achado freqüente.
• Cânceres na região de cabeça e pescoço (as pessoas que são tratadas com radioterapia podem ter suas glândulas afetadas permanentemente pela radiação).
• Problemas psiquiátricos (certas psicoses e estados de ansiedade podem causar falta de saliva).
• Doenças congênitas: existem pessoas que nascem sem as glândulas salivares (agenesia congênita).
São exemplos de causas:
• A idade avançada (com o passar da idade, as glândulas salivares vão se atrofiando).
• O efeito colateral de certos medicamentos, tais como anti-hipertensivos, antidepressivos, tranqüilizantes, anti-histamínicos e anti-colinérgicos.
• Hábitos e vícios, como o alcoolismo e a ingestão de alimentos ricos em cafeína.
• A Síndrome de Sjõgren, na qual o organismo da própria pessoa reage contra as glândulas salivares.
• A diabete mellitus, na qual a boca seca é um achado freqüente.
• Cânceres na região de cabeça e pescoço (as pessoas que são tratadas com radioterapia podem ter suas glândulas afetadas permanentemente pela radiação).
• Problemas psiquiátricos (certas psicoses e estados de ansiedade podem causar falta de saliva).
• Doenças congênitas: existem pessoas que nascem sem as glândulas salivares (agenesia congênita).
Por
que a saliva é tão importante?
A saliva tem papel importante na formação do bolo alimentar, favorecendo a digestão e deglutição; proporciona uma lavagem físico-mecânica, facilitando uma melhor movimentação da língua e demais músculos; atua na proteção da mucosa da boca; controla a microbiota bucal; estabelece e mantém o pH do meio, atuando no processo da cárie dental.
A saliva tem papel importante na formação do bolo alimentar, favorecendo a digestão e deglutição; proporciona uma lavagem físico-mecânica, facilitando uma melhor movimentação da língua e demais músculos; atua na proteção da mucosa da boca; controla a microbiota bucal; estabelece e mantém o pH do meio, atuando no processo da cárie dental.
O
que é exatamente a saliva?
A saliva apresenta um pH neutro e é composta por 99% de água. A outra parte é constituída por proteínas, como enzimas, imunoglobulinas responsáveis pelos anticorpos salivares, além de outros compostos, como bicarbonato, sódio, potássio, cálcio, cloreto e flúor.
A saliva apresenta um pH neutro e é composta por 99% de água. A outra parte é constituída por proteínas, como enzimas, imunoglobulinas responsáveis pelos anticorpos salivares, além de outros compostos, como bicarbonato, sódio, potássio, cálcio, cloreto e flúor.
O
que a boca seca pode causar?
Cáries, candidíase (doença fúngica), doenças gengivais e infecções nas glândulas salivares.
Cáries, candidíase (doença fúngica), doenças gengivais e infecções nas glândulas salivares.
Quais
são os sintomas?
Em função da falta de saliva, o indivíduo pode ter mau hálito, dificuldades para falar e engolir, intolerância a próteses, dor na língua, perda do paladar e alteração de voz.
Em função da falta de saliva, o indivíduo pode ter mau hálito, dificuldades para falar e engolir, intolerância a próteses, dor na língua, perda do paladar e alteração de voz.
Qual
o tratamento indicado?
O primeiro passo para o tratamento é o diagnóstico correto: o paciente que perceber os sinais e sintomas associados à boca seca deve procurar o cirurgião-dentista. Os tratamentos variam em função da causa: se a xerostomia tiver origem medicamentosa, o cirugião-dentista deverá entrar em contato com o médico do paciente para estudarem a possibilidade de substituição do medicamento por outro que não afete a produção de saliva. Nos casos de perda irreversível da produção de saliva (radiação, Síndrome de Sjõgren, idade avançada, agenesia congênita), existe a possibilidade de minimizar o problema com uso de saliva artificial manipulada ou comercial, gomas de mascar sem açúcar e medicamentos que estimulem a salivação, além da orientação quanto à dieta com proteínas e vitaminas. O paciente com xerostomia, independentemente da causa, deverá ser acompanhado pelo profissional em intervalos menores para orientação de higiene oral constante, aplicação de flúor e tratamento gengival básico. O paciente deverá manter-se sempre bem hidratado, ingerindo água ou outra bebida sem açúcar e evitando o consumo de bebidas com álcool ou cafeína. Se os lábios estiverem secos, pode ser indicado o uso de lubrificantes à base de vaselina. Durante as refeições, devem-se preferir alimentos moles, úmidos e pouco condimentados. Nos casos onde exista também infecções fúngicas, o profissional poderá indicar bochechos com antifúngicos.
O primeiro passo para o tratamento é o diagnóstico correto: o paciente que perceber os sinais e sintomas associados à boca seca deve procurar o cirurgião-dentista. Os tratamentos variam em função da causa: se a xerostomia tiver origem medicamentosa, o cirugião-dentista deverá entrar em contato com o médico do paciente para estudarem a possibilidade de substituição do medicamento por outro que não afete a produção de saliva. Nos casos de perda irreversível da produção de saliva (radiação, Síndrome de Sjõgren, idade avançada, agenesia congênita), existe a possibilidade de minimizar o problema com uso de saliva artificial manipulada ou comercial, gomas de mascar sem açúcar e medicamentos que estimulem a salivação, além da orientação quanto à dieta com proteínas e vitaminas. O paciente com xerostomia, independentemente da causa, deverá ser acompanhado pelo profissional em intervalos menores para orientação de higiene oral constante, aplicação de flúor e tratamento gengival básico. O paciente deverá manter-se sempre bem hidratado, ingerindo água ou outra bebida sem açúcar e evitando o consumo de bebidas com álcool ou cafeína. Se os lábios estiverem secos, pode ser indicado o uso de lubrificantes à base de vaselina. Durante as refeições, devem-se preferir alimentos moles, úmidos e pouco condimentados. Nos casos onde exista também infecções fúngicas, o profissional poderá indicar bochechos com antifúngicos.
Referência: Revista da APCD.